![]()

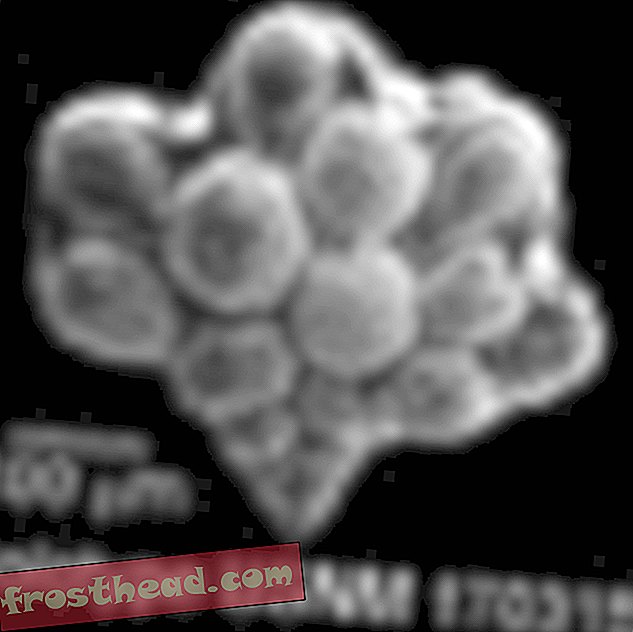
Des «bourgeons» hépatiques - de petits morceaux de tissu hépatique fonctionnel tridimensionnel - ont été cultivés à partir d'un mélange de cellules souches. Photo prise par Takanori Takebe
Si vous souffrez d'insuffisance hépatique et avez besoin d'une greffe, les chances sont minces. Une insuffisance hépatique aiguë peut entraîner la mort quelques mois ou quelques semaines après l'apparition des premiers symptômes. Les chances de subir une greffe du foie sont minces : près de 17 000 personnes aux États-Unis attendent actuellement un foie et le temps d'attente moyen peut approcher un an de longueur.
C’est la raison pour laquelle les scientifiques s’efforcent de trouver d’autres moyens de générer des foies de remplacement, principalement en manipulant des cellules souches induites pour développer le tissu hépatique. Récemment, une équipe de scientifiques japonais a fait un grand pas en avant vers cet objectif, utilisant des cellules souches pour former de petites masses de foie rudimentaires qui fonctionnaient efficacement lorsqu'elles étaient implantées chez la souris, produisant des protéines et filtrant les produits chimiques de la même manière que le foie normal.
Le groupe a présenté des rapports préliminaires sur son succès l’année dernière lors de la réunion annuelle de la Société internationale pour la recherche sur les cellules souches, mais n’a pas révélé tous les détails jusqu’à aujourd’hui dans une étude publiée dans Nature . Bien qu'il soit loin d'être certain que leur méthode aboutira à un remplacement du foie - et même si c'est le cas, il faudra des années avant que son efficacité ne soit prouvée sans danger pour l'homme - cet exploit représente le tout premier organe humain fonctionnel, même petit. échelle, qui a été développé uniquement à partir de cellules souches.
Les chercheurs, dirigés par Takanori Takebe de l'Université de Yokohama, ont travaillé avec des cellules souches pluripotentes induites, qui ressemblent à des cellules souches embryonnaires en ce sens qu'elles sont capables de se développer dans n'importe quel type de tissu humain, mais qu'elles sont produites en manipulant des cellules somatiques adultes normales. . En raison des préoccupations éthiques liées à la collecte de cellules souches d'embryons humains, ainsi qu'au fait qu'il existe de nombreuses restrictions légales aux États-Unis, la plupart des scientifiques sur le terrain utilisent désormais ce type de cellules souches.
Les scientifiques ont commencé par utiliser des signaux chimiques particuliers pour inciter ces cellules souches, se développant dans une boîte de Pétri, à se développer en cellules hépatiques généralisées appelées hépatocytes, comme cela avait été fait lors de leurs recherches antérieures. Leur véritable tour, cependant, a été la suite. Pour imiter le développement du tissu hépatique dans des embryons humains normaux, ils se sont mélangés à deux autres types de cellules: les cellules endothéliales (qui tapissent l'intérieur des vaisseaux sanguins) et les cellules souches mésenchymateuses (qui peuvent se transformer en graisse, cartilage ou os).
Toutes ces cellules ont été placées dans un agencement bidimensionnel dans les boîtes de Pétri, mais au cours des deux jours suivants, elles se sont auto-organisées en «bourgeons» hépatiques tridimensionnels, qui mesuraient environ cinq millimètres de long et ressemblaient à la phase initiale du développement du foie. dans des embryons humains sains, environ cinq semaines après la fécondation. Au microscope, les bourgeons présentaient le même mélange organisationnel d'hépatocytes et de vaisseaux sanguins normalement présents dans les tissus hépatiques.
L’équipe aurait essayé des centaines de combinaisons de types de cellules différentes ajoutées à différents stades et en quantités différentes avant d’arriver au cocktail qui a conduit à la croissance des bourgeons du foie, processus qui a pris plus d’un an. Ils ont publié une vidéo accélérée qui montre le mélange de cellules réussi absorbant spontanément les nutriments et se transformant en bourgeon hépatique (une version spécialement colorée est présentée à gauche):
Ils ont testé ces bourgeons du foie en les implantant chez la souris, soit dans la cavité abdominale, soit dans le crâne. Divers tests ont montré que ces foies rudimentaires étaient capables de remplir les mêmes fonctions que des foies humains matures: ils produisaient les mêmes protéines, filtraient toutes les mêmes substances et, de manière cruciale, métabolisaient des produits chimiques particuliers que le tissu hépatique humain pouvait normalement traiter, mais la souris le tissu hépatique ne peut pas.
Il reste encore énormément de recherche à faire avant que ce type de procédé puisse être utilisé pour produire du tissu hépatique de remplacement pour l'homme - Takebe suppose qu'il faudra environ dix ans avant que les premiers essais cliniques sur l'homme puissent commencer. Pour les chercheurs, les prochaines étapes consistent à générer des bourgeons hépatiques qui ressemblent encore plus étroitement aux tissus hépatiques normaux (avec les voies biliaires et autres structures) et à produire un plus grand nombre de bourgeons, car ils estiment qu’il faudrait environ quelques dizaines de milliers de bourgeons. faire croître un foie, le plus grand organe interne du corps humain.
L’un des aspects les plus intéressants de cette recherche est peut-être son universalité potentielle: les chercheurs spéculent que ce type de méthode pourrait un jour être utilisé pour développer toutes sortes de tissus, y compris ceux du pancréas et des reins. À court terme, la technique pourrait également avoir des applications innovantes - par exemple, les bourgeons du foie pourraient être utilisés pour tester la toxicité des médicaments en cours de développement, car les structures internes de l'organe complet ne sont pas nécessaires pour déterminer quels produits chimiques ne peuvent pas être cassés. dans le corps.